Neurologia

Najważniejsze dla klinicysty cechy bólu neuropatycznego, odróżniające go od bólu receptorowego to zazwyczaj:
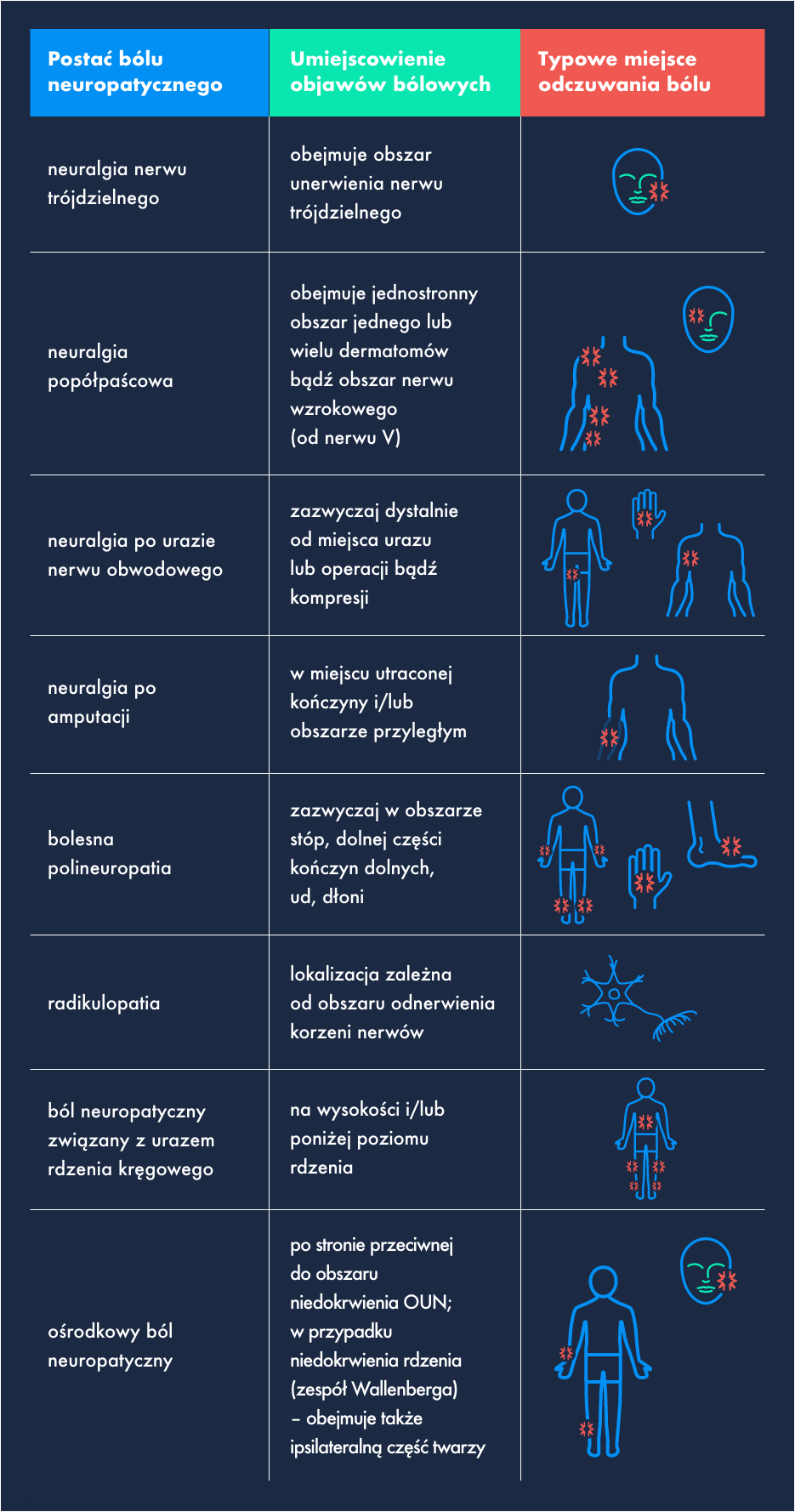
Tabela. Najczęściej występujące postaci bólu neuropatycznego i umiejscowienie objawów bólowych, Na podstawie: Finnerup N. i wsp. Neuropathic pain: an updated grading system for research and clinical practice. Pain 2016; 157: 1599-1606.
Najczęściej spotykanymi formami bólu neuropatycznego są: polineuropatia popółpaścowa, polineuropatia w przebiegu cukrzycy, neuralgia nerwu trójdzielnego, neuropatie u pacjentów w trakcie i po zakończeniu leczenia onkologicznego (rozrost guza w obrębie struktur nerwów, naciek przestrzeni podpajęczynówkowej, radioterapia, chemioterapia, leczenie chirurgiczne i przetrwały ból pooperacyjny), co nasuwa jednoznaczny wniosek: z pacjentem z bólem neuropatycznym ma szansę zetknąć się lekarz niemal każdej specjalizacji. Treede i wsp. już w 2008 r. przedstawili do dziś aktualny schemat rozpoznawania bólu neuropatycznego, którego diagnostyka powinna przebiegać w kolejno następujących po sobie czterech krokach:
Rozpoznanie pewne – gdy spełniono wszystkie 4 warunki.
Rozpoznanie prawdopodobne – spełnione warunki 1 + 2 + 3 lub 4.
Rozpoznanie możliwe – spełnione warunki 1 + 2.

Na podstawie: Treede RD, Jenses TS, Campbell JN i wsp. Neuropathic pain: redefinition and grading system for clinical and research purposes. Neurology 2008; 70: 1630-5.
Każda osoba ze świeżo rozpoznaną cukrzycą typu 2 powinna mieć wykonane badanie przesiewowe w kierunku neuropatii cukrzycowej, natomiast w przypadku pacjentów z cukrzycą typu 1 badanie takie powinno się przeprowadzić po 5 latach od rozpoznania choroby, chyba że wcześniej występowały objawy sugerujące neuropatię cukrzycową. Kolejne badania przesiewowe powinno się przeprowadzać raz w roku.
Problem niedodiagnozowania można ograniczyć dzięki korzystaniu z prostych kwestionariuszy, specyficznych dla bólu neuropatycznego, a polecanych jako narzędzia szybkiego screeningu neuropatii, które, stosowane jako część badania podmiotowego, mogą wyodrębnić grupę pacjentów, u których należy pogłębić diagnostykę (wyżej opisana droga czterech kroków):
Ustalenie rozpoznania bólu neuropatycznego wymaga jednocześnie oceny nasilenia bólu i jego występowania w czasie, do czego służą skale:
Zarówno NPS, jak i NPSI mogą być także wykorzystywane w procesie terapeutycznym do oceny skuteczności stosowanej terapii.
Dostępna do wglądu polska adaptacja testu LANSSI dla pacjenta w adaptacji Mirosława Cnotliwego: https://pdfs.semanticscholar.org/4380/97c8b8b4a11159810e5dda06108cc10aa3c0.pdf Opisy badań LANSSI, NPQ, PainDETECT i DN4 dostępne są w pracach Marcina Janeckiego i Wojciecha Bisaga: https://journals.viamedica.pl/palliative_medicine_in_practice/article/view/38628/33698 https://journals.viamedica.pl/palliative_medicine_in_practice/article/viewFile/28527/23297
Należy pamiętać, że wspomniane kwestionariusze mają ułatwić diagnozę i uprościć zbieranie wywiadu medycznego, natomiast w dalszym ciągu obowiązująca jest złożona diagnostyka neurologiczna i dodatni wywiad w kierunku możliwości zaistnienia neuropatii. Do rozpoznania bólu neuropatycznego potrzebny jest charakterystyczny obraz kliniczny oraz związek z uszkodzeniem lub chorobą układu nerwowego w danej lokalizacji.
Piśmiennictwo